ЭКГ при инфаркте миокарда с подъемом ST, Э. Байес де Луна, М. Фиол, Э. Антман, 2009 г. — медицинская литература, книга по медицине, учебник
Медицинская литература, книга по медицине, учебник: «ЭКГ при инфаркте миокарда с подъемом ST, Э. Байес де Луна, М. Фиол, Э. Антман, 2009 г.» размещена 20-05-2012, 18:37, посмотрело: 5 573
Сплав знаний и опыта в электрокардиографии и коронарной патологии, которым владеют Энтони Байес де Луна, Мигель Фиол и Эллиотт Антман привел к созданию замечательной книги «ЭКГ при инфаркте миокарда с подъемом ST», которая на ста страницах содержит всю современную информацию о роли ЭКГ, записанной с поверхности тела, для диагностики и лечения STEMI (STEMI — ST elevation myocardial infarction).
Авторы, использовав концепцию вектора повреждения, сформировали два оригинальных дедуктивных подхода:
- Во-первых, взяв за основу место окклюзии, авторы объясняют механизм формирования различных ЭКГ-паттернов с помощью четких схем и корреляций между ЭКГ и результатами коронарной ангиографии.
- Во-вторых, что наиболее важно для практических врачей, курирующих пациентов со STEMI, авторы объясняют, как нужно анализировать изменения ST, чтобы определить, какая артерия вовлечена и где находится место окклюзии.
Более того, книга «ЭКГ при инфаркте миокарда с подъемом ST» содержит важные прогностические ключи, которые можно получить из ЭКГ, записанной с поверхности тела электрокардиографом комплекса БИОСКАНЕР БИОРС. Также имеется весьма полезный раздел для самоконтроля.
Книга окажется чрезвычайно полезной для всех специалистов, вовлеченных в работу с пациентами с острым коронарным синдромом. Практическое применение изложенной в книге информации очень важно для быстрого принятия решений, касающихся лечения. Более того, большинство кардиологов настоятельно рекомендуют книгу «ЭКГ при инфаркте миокарда с подъемом ST» не только врачам, оказывающим помощь при острой коронарной патологии, но, в связи с ее дидактической направленностью, всем клиницистам, желающим узнать, как развивается инфаркт миокарда и как получить о нем информацию с помощью наиболее важного и легкодоступного диагностического инструмента: электрокардиограммы.
Источник
Байес де луна экг
Med-books.by — Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Готовые медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
Руководство по клинической ЭКГ — Де Луна А.Б. — 1993 год
Книга «Руководство по клинической ЭКГ» является отражением многолетнего опыта преподавания автором электрокардиографии в Барселонском университете. К основным ее достоинствам относится представление материала на современном уровне с учетом последних достижений электрокардиологии, а также сопоставление результатов, полученных различными методиками, с данными клиники и электрокардиографии. На протяжении всей книги автор приводит векторную интерпретацию данных ЭКГ. Для специалистов в области функциональной диагностики и кардиологов также представляет большой интерес дифференциально-диагностический подход при анализе электрокардиограммы.
Содержание книги:
Электрофизиология сердца
Нормальная электрокардиограмма
Другие электрокардиографические методы
Изменения электрокардиограммы предсердий
Увеличение желудочков
Желудочковая блокада
Преждевременное возбуждение желудочков
Электрокардиографическая картина ишемии и инфаркта
Аритмии
Электрокардиография при различных заболеваниях сердца
Источник
Байес де луна экг
Med-books.by — Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Готовые медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
Med-books.by — Библиотека медицинской литературы » Кардиология » ЭКГ при инфаркте миокарда с подъемом ST — Байес де Луна А. — 2009 год
ЭКГ при инфаркте миокарда с подъемом ST — Байес де Луна А. — 2009 год
В книге всемирно известных авторов детально представлены вопросы применения электрокардиографии при инфаркте миокарда с подъемом ST. Предложенный авторами революционный подход к интерпретации стандартной ЭКГ в 12 отведениях позволяет не только констатировать наличие инфаркта и определить его локализацию, но с большой точностью установить, окклюзия какой коронарной артерии и на каком уровне произошла и какие сегменты миокарда оказались вовлечены в патологический процесс. Это существенно расширяет потенциал ЭКГ в современных условиях широкого применения методов интервенционной кардиологии и кардиохирургии, а также увеличивает прогностические возможности электрокардиографии при остром инфаркте миокарда.
Для кардиологов, специалистов по ЭКГ и функциональной диагностике, терапевтов.
Содержание книги:
Оглавление
Глава
1. Стенки сердца и коронарное кровообращение
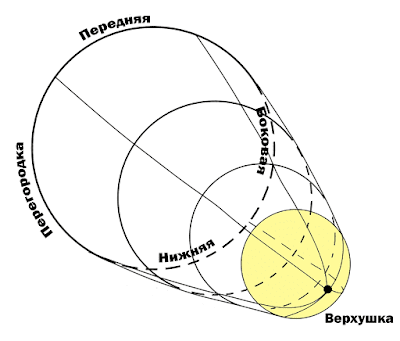
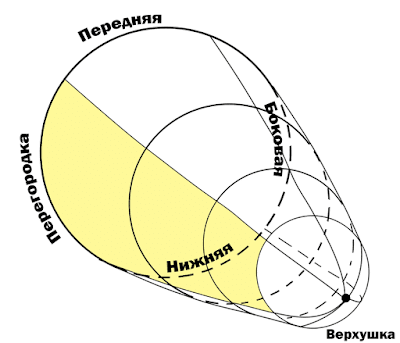
Стенки сердца и их деление на сегменты: важность универсальной номенклатуры
Коронарное кровообращение: перфузия стенок сердца
Глава
2. Динамика ЭКГ при инфаркте миокарде с подъемом сегмента ST
Глава
3. Концепция вектора повреждения: прямые и реципрокные изменения
Глава
4. Клиническая интерпретация и практическое значение изменений ST
Определение местонахождения окклюзии и стратификация риска: роль изменений сегмента ST
От окклюзированной артерии к зоне миокарда под угрозой и к соответствующим изменениям ЭКГ
От электрокардиографического паттерна к определению причинной артерии, места окклюзии и области риска
Другие характеристики подъема сегмента ST, имеющие значение для прогноза
Определение объема миокарда зоны риска с помощью суммирования подъемов и депрессий сегмента ST
Использование морфологических особенностей ST для оценки прогноза
Изменения сегмента ST при ишемии, обусловленной окклюзией нескольких сосудов
Глава
5. Заключение. Выводы
Глава
6. Клинические задачи для самоконтроля
Литература
Предметный указатель
Источник
Блог по клинической электрофизиологии
Клиническая ЭКГ и клиническая функциональная диагностика от профессионалов
вторник, 28 августа 2018 г.
Отведение V3
Отведение V3
Сегодня мы обсудим отведение V3, где поговорим о весьма необычной теме — об изолированном заднем инфаркте миокарда. Из всех электрокардиографических отведений, изменения, возникающие при ИМ, в отведении V3 регистрируются наиболее часто. Это касается как прямых, так и реципрокных нарушений. Какой бы набор отведений вы не взяли, из двенадцати, пятнадцати, восемнадцати или даже двадцати, о время изолированного заднего ИМпST в V3, как правило, имеются наиболее заметные нарушения ST/T . Иногда более драматичные изменения наблюдаются в V2 или, что реже в V4, но по большому счету депрессия ST, которую мы видим во время острого ишемического повреждения задней стенки, как правило, наиболее демонстративна именно в V3.
Хорошей новостью является то, что о заднем ИМпST вообще вспоминают. Благодаря работе таких специалистов как Боб Пейдж, Амал Матту, Стив Смит и многих, многих других, большинство врачей кардиологов и специалистов по неотложной медицинской помощи знают о таком диагнозе, а также о необходимости регистрировать задние отведения V7-V9.
Я предполагаю, что вы знаете, как дифференцировать острые (депрессия ST в V2 — V4) и старые (высокие зубцы R в V1-V3) задние ИМ. Если Вы чувствуете, что плаваете в этой теме, я предлагаю изучить ресурсы, например подборку статей из моего блога по ЭКГ (задний ИМ). Это уже достаточно продвинутая тема, нацеленная на врачей, достаточно неплохо владеющих ЭКГ.
Итак, изолированный задний ИМпST обычно проявляется депрессией ST, максимально выраженной в V3, а наша реальная цель — изучить причины появления соответствующих изменений на стандартной ЭКГ при изолированном заднем ИМпSTEMI.
Хочу сразу предупредить, что это — достаточно длинное и сложное сообщение, чем я обычно предлагаю своим читателям, но я знаю наверняка, что Вам на чтение потребуется меньше времени, чем годы, которые я потратил на изучение этой темы.
Начинаем.
Задняя стенка
Однако, прежде чем смотреть ЭКГ, давайте определим, что представляет собой задняя стенка сердца.
Похоже, что это — простая задача, так как задняя стенка должна быть частью миокарда точно напротив передней грудной клетки. но если Вы внимательно ознакомились с моим сообщением о V2, то поняли, что терминология, используемая для описания областей сердца, мягко говоря, не совсем точна. Фактически, само существование «истинной задней стенки» горячо обсуждается «великими» во главе с незабвенным Antoni Bayés de Luna (например «за» здесь / или «против» здесь).
Наша человеческая навязчивая идея представлять природу в качестве упрощенных моделей никогда не бывает такой гладкой, как нам хотелось бы.
Напомню, что когда мы обсуждаем локализацию ИМ с использованием стандартной ЭКГ с 12 отведениями, то единственные стенки сердца, которые нам действительно нужны, это те, которые представляют левый желудочек (ЛЖ). Правый желудочек (ПЖ) и предсердия из этого обсуждения я исключил, потому что они обычно оказывают незначительное влияние на изменения ST и T в структурно нормальном сердце. Убрав эти подробности, мы остаемся с уже знакомым нам вытянутым сфероидом (похожим на мяч для американского футболу или для регби) с одним концом.
Как показано на вышеприведенной gif-ке, имеются всего пять основных областей сердца: передняя (ANT), перегородочная (SEPT), нижняя (INF) и боковые (LAT) стенки . и, разумеется, верхушка (APEX).
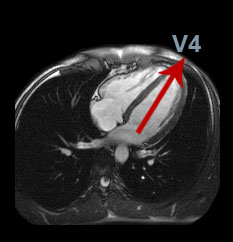
Было бы просто отлично, если бы сердце было ориентировано под прямыми углами к грудной клетке, но, к сожалению, реальность такова, что это не так. Вместо этого сфероид расположен под значительным наклоном, его основание обычно смотрит прямо на правую лопатку, а верхушка направлена вниз к V4 или V5 — хотя положение может варьироваться в зависимости от индивидуальной анатомии.
Проблема с положением сердца под углом заключается в том, что теперь приятная и совершенно простая система наименований, которую мы применили для нашего «мячика», уже совершенно не интуитивна).
Вместо того, чтобы смотреть прямо, верхушка смотрит налево и несколько вниз. Это достаточно просто.
Нижняя стенка — единственная истинная стенка, которая сохраняет примерно ту же ориентацию (вот почему я люблю порассуждать о нижних ИМ :). В обоих наших вариантах она является наиболее нижней (каудальной) и лежит на диафрагме.
[Слева] Поперечный разрез грудной клетки, красная линия показывает направление длинной оси сердца в горизонтальной плоскости.
[Средняя] Вертикальный вид длинной оси сердца.
[Правая] Нижняя стенка сердца выделена зеленым цветом.
Изображение с изменениями взято из этого источника.
Передняя стенка сердца в реальности расположена выше всех и, ко всему прочему, наклонена как крыша дома. Мне одному кажется, что жизнь функционалиста будет намного проще, если мы просто назовем ее верхней стенкой. К тому же, она расположена практически напротив нижней стенки, где то так.
[Слева] Поперечное сечение грудной клетки, красная линия указывает положение длинной оси сердца.
[Средняя] Вертикальный вид длинной оси сердца.
[Правая] Передняя стенка сердца выделена зеленым цветом.
Перегородка по-прежнему разделяет полость ЛЖ от области ПЖ (шутка юмора), но вы можете заметить, что она также довольно передняя, хотя и направлена к правой части грудной клетки. Можно было бы догадаться, что она так же «передняя», как и «настоящая» передняя стенка, но я не хочу менять названия стенок, так что мы можем оставить все как есть.
4-камерное (квазипоперечное) сечение сердца с выделенной перегородкой.
И, наконец, боковая стенка. Вы уже обратили внимание, что она не смотрит прямо вбок и совсем не перпендикулярна передней стенке грудной клетки, как можно было бы предложить из названия. Она, скорее, смотрит немного назад. И это оказалось весьма важным.
4-камерное сечение сердца с выделенной боковой стенкой.
Перечислив все основные стенки сердца, мы так и не увидели, а где же находится задняя стенка? Здорово, как я уже ранее сказал, этот вопрос активно обсуждается. Задняя стенка не входит в число семнадцати сегментов сердца, которые в настоящее время стандартно описываются, но поскольку это термин, который мы обычно легчайше используем, особенно в электрокардиографии, и не похоже, что ситуация скоро изменится, нам, вероятно, следует выяснить, куда она делась.
B этом беспорядке виноват безумный научный прогресс.
Мой обзор далек от совершенства, но, насколько я могу судить, электрокардиография была единственным методом локализации ишемии на протяжении большей части 20-го века. В результате, регионы миокарда сердца были описаны на основе того, как распределялись на ЭКГ зубцы Q при инфаркте миокарда. Отведения II, III и aVF «смотрят» вниз, поэтому инфаркт в этих отведениях был назван нижним. Аналогично, электроды в области V2-V4 расположены на передней части туловища, поэтому зубцы Q в этих отведениях, как считалось, коррелируют с передним ИМ. Наконец, поскольку I, aVL, V5 и V6 имеют тенденцию «смотреть» на боковую часть туловища, то зубцы Q в этой области считаются соответствующими боковым ИМ.
В этом «простом» ортогональном мире (сердце представлялось в виде прямоугольного ящика. где передняя его стенка параллельна передней стенки грудной клетки) совершенно последовательным было инфаркт на «задней части сердца», напротив передней стенки, называть задним инфарктом. И поэтому высокие зубцы R в правых прекардиальных отведениях, обратные к зубцам Q на противоположной области, как считается, соответствуют заднему ИМ.
Мне кажется, что теперь обсуждать Q-инфаркты просто неприлично. Мы с этого начинали, потому что большая часть литературы, которая развила нашу современную терминологию, была издана даже до 80-х и тем более 90-х, и поэтому она касалась только Q-ИМ. Элевация ST также считалась проявлением ишемии, но поскольку тромболитики, коронарная ангиография и ЧКВ (наши варианты ведения больных с ИМпST) — это все относительно современные разработки, хронические зубцы Qпри ИМ были главной проблемой большей части 20-го века.
Затем на сцену вышла эхокардиография (и нуклидная визуализация . и КТ . и МРТ . и другие совершенные методы визуализации), которые и испортили нашу простую систему именований. Предлагая множество взглядов на сердце, стало ясно, что для полного описания стенок левого желудочка требуется более трех или четырех основных областей. И, с этими новыми методами визуализации, точка отсчета смещается от косвенных ориентиров на грудной клетке к маркерам, основанным на прямой визуализации сердца.
Когда вы смотрите эхокардиограмму, вы не думаете в терминах сагиттальной, фронтальной и поперечной плоскостей, которые мы обычно используем, изучая медицину, а вместо этого рассматриваем ось, образованную «трубой» левого желудочка, а стенки, как связанные с ней.
Как я рассказал раньше, сердце в груди расположено наискось — реально не соответствуя областям грудной клетки. Теперь, когда сердце может быть исследовано изолированно, а исследование больше не ограничено анатомией туловища или ориентирами на туловище, то используя свою собственную анатомию в качестве системы координат, передняя стенка уже не является действительно передней, а боковая стенка действительно боковая. Но мы здесь, чтобы поговорить о задней стене, и что там появилось в связи с этим?
Задняя стенка была интегрирована.
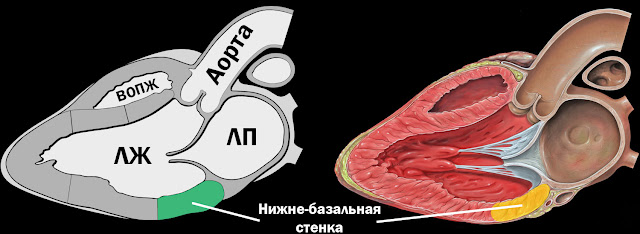
Большинство кардиологов считали классической задней стенкой, иногда называемой «истинной задней стенкой», (и до сих пор считают) нижне-базальную часть ЛЖ (сегмент № 4 на «бычьем глазе» диаграммы, приведенной выше). Я буду далее называть эту область «классической задней стенкой».
Нижне-боковой вид на сердце (представьте, что вы смотрите из отведения V7) с нижне-базальной (классической задней) стенкой, выделенной на поперечном разрезе. Иллюстратор Патрик Дж. Линч.
Вид длинной оси сердца в поперечном сечении при МРТ. Зеленая стрелка указывает на нижне-базальную (классическую заднюю) стену.
В то время как центральное и правое изображения создают впечатление, что этот сегмент расположен непосредственно напротив передней грудной клетки (и, следовательно, действительно является «задним»), изображение слева показывает, что эти сечения сердца фактически получены под углом. Красная линия соответствует центральной оси сердца и представляет собой плоскость изображений по «длинной оси», которые мы видим посредине и справа.
Парастернальная позиция по длинной оси сердца, стандартное для эхокардиографических сечений. Выделена нижняя базальная (классическая задняя) стенка. Иллюстратор Патрик Дж. Линч.
Есть, однако, несколько вопросов относительно «настоящей задней стенки».
Везде говорят, что высокие зубцы R в V1 и V2 являются признаком старого заднего инфаркта; будучи обратными/реципрокными к «задним» зубцам Q. Когда так говорят, то обычно подразумевают, что имеется инфаркт нижне-базальной стенки, который мы только что описали. Профессор Антонио Байес-де-Луна, настоящий мастер электрокардиографии (и я не ни сколько не преувеличиваю), опубликовал пару статей, которые разбирают, почему это может быть и не так. [Примечание: и еще одна статья с совершенно логичным, на мой взгляд, заголовком — только вдумайтесь: Конец электрокардиографической догмы: выраженные зубцы R в V1 вызваны боковым, а не задним инфарктом миокарда — новые данные, основанные на корреляциях с контрастным МРТ сердца и ЭКГ]. Он смело утверждает, что V1 является реципрокным к боковой стенке, а не к «классической задней стенке», и в его работах корреляции с МРТ показали, что находка на ЭКГ в виде высоких зубцов R в V1 очень специфична для инфаркта боковой стенки (исключая другие, неинфарктные причины высоких R, конечно).
Он считает, что мы должны называть «задней стенкой» базальную-боковую стенку, а не нижне-базальную.
Но все его факты связаны с завершенными инфарктами с формированием зубцов Q; как это соотносится с острыми ИМпSTEMI, которые, в настоящее время, беспокоят нас больше всего?
На данный момент это весьма важный поворот.
Видите ли, независимо от того, имеется ли «настоящая задняя стенка», электрокардиографическое лицо острого заднего ИМпST все еще существует. Я даже думаю, что это реальный «синдром» с определенным набором признаков (депрессия ST в правых прекардиальных отведениях среди них), которые совместно и создают синдром заднего ИМпST. Даже если и нет консенсуса относительно точной анатомии по эхо или МРТ, все равно встречаются пациенты, у которых депрессия ST ограничена правыми прекардиальными отведениями и элевацией ST в задних отведениях V7-V9. У них определенно имеется острая окклюзия коронарной артерии.
Распределение
Мне кажется, есть три основные причины «синдрома заднего инфаркта». На самом деле, не называйте его так, хотя бы потому, что никто не поймет, о чем вы говорите:
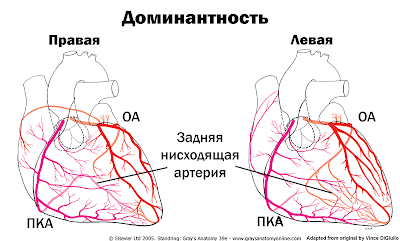
- Окклюзия доминирующей правой коронарной артерии (ПКА) или доминирующей левой огибающей артерии (ОА). Оба выглядят довольно похоже с точки зрения левого желудочка и часто неотличимы по стандартной ЭКГ с 12 отведениями, поэтому я включил их в одну причину.
- Окклюзия недоминирующей ОА.
- Окклюзия ветвей ОА — независимо от доминирования.
По моему опыту, задний ИМпST вследствие доминирующей ПКА или доминирующей ОА (ситуация № 1) почти всегда сопровождается признаками нижнего ИМпST.
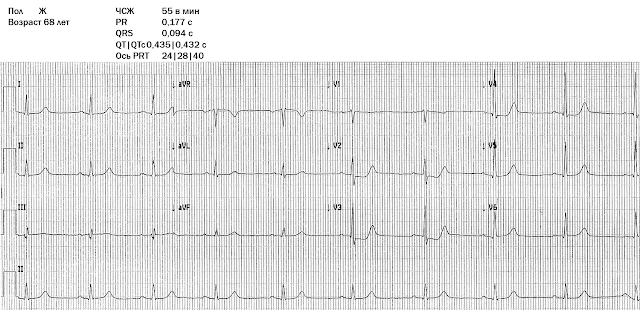
Типичный нижне-задний ИМпST при проксимальной окклюзии правой коронарной артерии.
Можете ли вы отличить признаки поражения левой, а не правой КА на предыдущей ЭКГ? Возможно.
Иногда это действительно тонкие изменения — просто немного выпрямленный сегмент ST со слегка ранним подъемом ST от точки J в III и aVF, как видно ниже — весьма необычно найти, что окклюзия ПКА действительно приводит к «изолированнуому» заднему ИМпST.
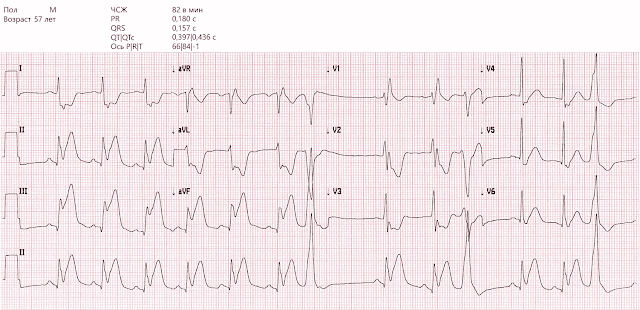
Тонкий нижне-задний ИМпST при острой окклюзии ПКА. Обратите внимание на выпрямление сегмента ST в III и aVF с ранним взлетом и заметной депрессией ST в aVL.
Последовательные ЭКГ у одного и того же пациента, но на этот раз более тяжелое ишемическое повреждение делает ситуацию очевидной.
Причина, по которой вы почти всегда при окклюзии доминирующей артерии видите нижний ИМпST связана с анатомией: «доминирующая» артерия — это такая артерия, которая дает начало задней нисходящей артерии; также называемой задней межжелудочковой коронарной артерией.
Хотя индивидуальная анатомия варьируется, задняя нисходящая коронарная артерия предназначена снабжать кровью нижнюю часть перегородки — особенно базальную область межжелудочковой перегородки.
Ключевое понятие: несмотря на название, задняя нисходящая артерия не кровоснабжает заднюю стенку о которой мы говорили ранее. Его главная задача — перегородка, и она не настолько развита, чтобы достичь нижне-базальных или базально-боковых отделов. Изолированная окклюзия задней нисходящей КА будет приводить к картине, которая выглядит как чистый нижний ИМпST (или, как правило, нижне-передний ИМпST), а не нижне-задний или изолированный задний ИМпST.
Таким образом, задняя стенка не кровоснабжается задней нисходящей артерией.
При доминирующем правом типе кровообращении по крайней мере часть туманной «задней» территории может кровоснабжаться окончанием ПКА, называемого правой задне-боковой артерией; также известной как ретровентрикулярная артерия. Иногда это просто хвостик, проходящий рядом с правой задней нисходящей артерией, она может вообще отсутствовать, но иногда может быть достаточно развита. Эта артерия обычно кровоснабжает часть нижней стенки и иногда может даже проходить заходить на обычную территорию ОА на боковой стенке.
Задний вид сердца при правом типе кровообращения. «Задняя» территория сердца выделена желтым.
Чтобы посредством окклюзии ПКА развился задний ИМпST при правом доминирующем типе кровообращения (показано выше), необходима изолированая окклюзия задне-боковой артерии (редкое событие), либо любого сегмента ПКА, от которой она ответвляется (обычная ситуация). Однако, как я только что рассказал, если произойдет окклюзия ПКА, которая и дает задне-боковую артерию, это также приведет к прекращению кровотока в задней нисходящей артерии и нижнему инфаркту!
Кроме того, поскольку хорошо развитая задне-боковая КА часто кровоснабжает большую область нижней стенки — не только нижне-базальный сегмент, даже изолированная окклюзия правой задне-боковой артерии может по-прежнему приводить к смешанному нижне-заднему ИМпST.
Как вы уже поняли, довольно сложно «свести все звезды вместе», чтобы развился изолированный задний инфаркт вследствие окклюзии ПКА, так что в огромном количестве случаев можно исключить правую коронарную артерию в качестве виновника наиболее изолированных задних ИМпST.
А как насчет левой доминирующей КА?
Если при левом типе кровообращения разовьется окклюзия ОА, это может вызвать ишемию «задней территории», но так же, как и при окклюзии ПКА при правом доминировании, это также будет влиять на заднюю нисходящую артерию ниже по течению и ветви перед ней, которые кровоснабжают нижнюю стенку; и снова разовьется нижне-задний ИМпST.
Итак, это также нечастая причина изолированных задних ИМпST.
Настоящий виновник
Фиолетовая стрелка указывает на острую окклюзию ОА, а желтая территория — ишемия ниже по течению. Как вы можете заметить, окклюзия влияет главным образом на середину и базальные части боковой стенки, возможно, также достигая немного нижне-базальной стенки.
Как показано выше, эти области, как правило, соответствуют базально-боковой стенке левого желудочка. Однако существует много перекрытий между искусственно сегментированными «стенками» и различными артериями. ОА и ее ветви также могут кровоснабжать другие территории — «классический» нижне-базальный сегмент, среднюю переднюю стенку, даже верхушку (между прочим) — но мы говорим об общих признаках, и общая желтая область на рисунках выше — эта та зона, которая беспокоит нас при изолированном заднем ИМпST.
Теперь я постараюсь объяснит, почему вся эта «муть», изложенная Выше, практически не имеет значения. Все знание можно упаковать в одно утверждение: изолированный острый задний ИМпST почти всегда вызван окклюзией либо самой недоминирующей огибающей КА, либо артерии тупого края как при доминирующей, так и при недоминирующей ОА.
Доказательства
В дополнение к многочисленным тематическим исследованиям, есть несколько работ, которые оценивал инфаркт-связанную артерию при изолированном заднем ИМпST, и все исследования показали, что в преобладающем числе случаев виновницей является либо ОА, либо одна из ее ветвей (артерии тупого края, или ОМ).
- Острый инфаркт миокарда с изолированным подъемом сегмента ST в задних отведениях V7-9: 80% из-за ОА, 20% из-за OM-1, 0% из-за ПКА.
- При изолированной передней депрессии сегмента ST: 48,4% из-за ОА, 17,8% из-за ПКА (вторичный анализ большого исследования, вероятно, был испорчен неспособностью оценивать по-настоящему изолированный задний ИМпST).
- Перспективный электрокардиографический анализ при коронарной окклюзии: окклюзия ПКА всегда приводила к сопутствующим нижним изменениям (n = 34).
- Важность задних отведений у пациентов с подозрением на инфаркт миокарда, но недиагностической ЭКГ: из 16 пациентов с подозрением на задний ИМ в 100% случаев виновницей была ОА.
PS. Я предупреждал, что пост очень длинный.
PPS. Когда нибудь, я доберу материал и соберясь с духом, напишу последние главы!
Источник