Фотодерматиты, «аллергия на солнце»
Фотодерматозы, «аллергия на солнце» – это группа заболеваний, в основе которых лежит повышенная чувствительность кожи к солнечным лучам. Если после того, как вы позагорали на солнце, кожа лица (реже туловища, рук и ног) покраснела, покрылась волдырями и начала чесаться – вероятнее всего у вас именно фотодерматит. В этой статье мы рассмотрим причины, симптомы фотодерматитов, а также узнаем, как лечить «аллергию на солнце».
Причины фотодерматита
Однако в солнечных лучах нет никакого аллергического или токсического компонента. Их «вредный» эффект (причина фотодерматита, так называемой аллергии на солнце) проявляется только при взаимодействии с определенными веществами, находящимися в коже (эндогенные фотодерматиты) или на коже (экзогенные фотодерматиты). Такими свойствами обладают, к примеру, некоторые лекарства, косметические и парфюмерные средства (в том числе, солнцезащитные кремы) и даже пыльца некоторых луговых растений, попавшая на кожу. Риск фотодерматита увеличивается при хронических заболеваниях печени и надпочечников. Наиболее чувствительны к солнечным лучам дети и люди со светлой кожей.
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особое вещество – фурокумарин, который оседает на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых, чувствительных к этому людей, возможно покраснение кожи, возникновение пузырьков (везикул и пустул), сильный зуд с дальнейшей длительной пигментацией пораженных участков кожи.
Фотодерматит (или «аллергия на солнце») может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандал, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Поэтому, собирая косметичку для отдыха на море, целесообразно изучить состав парфюмерии и косметики, которую планируется взять с собой, и лучше отложить ту, в которую входят вышеперечисленные вещества.
Почему же одни люди ровно и красиво загорают, даже надушившись духами, а другие покрываются волдырями?
Иногда это связано с наличием какого-либо хронического заболевания, особенно печени или надпочечников. Чаще других фотодерматитом (аллергией на солнце) страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Многие лекарственные средства также способствуют возникновению фотодерматита. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием – пилингом, татуажем с использованием солей кадмия.
Эндогенные фотодерматиты встречаются реже. Как правило, они связаны с нарушением обмена веществ. К ним относятся, в частности, такие заболевания, как порфирия и пигментная ксеродерма. К этой группе фотодерматитов относят достаточно редкие заболевания, в развитии которых предрасполагающими факторами могут являться как нарушения в работе иммунной системы организма, так и различные метаболические нарушения (нарушения в обмене веществ).
Симптомы и течение фотодерматита
Фотодерматит обычно развивается через сутки или позднее после солнечного облучения. Симптомы «аллергии на солнце» (фотодерматита) – эритема, папулы, иногда пузыри, зуд. Участки поражённой кожи имеют мнее чёткие границы, в процесс могут вовлекаться и необлучённые области. Жжение или зуд обычно предшествует кожным проявлениям. Первые высыпания обычно появляются на коже лба, подбородке, ушных раковинах, сыпь может распространяться на необлучённые области. Часто наблюдают такие симптомы аллергии на солнце, как конъюнктивит, хейлит, ухудшение общего состояния. Сыпь обычно разрешается через 2-3 недели, но после очередного солнечного облучения рецидивирует.
Люди, один раз в жизни перенесшие фотодерматит и не страдающие тяжелыми нарушениями обмена веществ, не должны отказываться от солнечных ванн. При соблюдении определенных правил, загар может принести больше пользы, чем вреда.
Как лечить фотодерматит
Лечение фотодерматита определяется причиной и тяжестью состояния, а продолжительность может составлять от нескольких дней до нескольких недель. Для лечения фотодерматита применяются противоаллергические средства (Эриус, Кларитин, Супрастин), кортикостероидные крема и мази (Элоком, Целестодерм, Акридерм, Синафлан, Гидрокортизоновая мазь). При обильных, пузырных высыпаниях необходим осмотр врача и назначение более интенсивного лечения. Иногда требуется госпитализация в стационар кожно-венерологического диспансера.
Необходимо избегать избыточной инсоляции. Одежда, защищающая от солнечного облучения, солнцезащитные кремы. Не следует принимать фотосенсибилизирующих лекарства. Ограничение использования парфюмерии и косметики в период пребывания на солнце; использование солнцезащитного крема с высоким фактором защиты; прием солнечных ванн только в утренние (6-10) и вечерние часы (17-19); исключение активных косметических процедур перед поездкой к морю или посещением солярия; следование всем рекомендациям врача и соблюдение правила приема лекарственных препаратов.
Источник
Зуд на руках причины, способы диагностики и лечения
Дата публикации: 23.09.2018
Дата проверки статьи: 16.12.2019
Зуд на руках возникает из-за долгого пребывания на морозе без перчаток, интенсивного воздействия ультрафиолета, укусов мелких насекомых и по ряду других причин. Может быть признаком экземы, вегето-сосудистой дистонии, чесотки, аллергических реакций и других заболеваний. Для лечения зуда на руках обратитесь к дерматологу.
Содержание статьи
Причины зуда на руках
Все причины делятся на естественные и патологические. К естественным относятся:
укусы мелких насекомых;
- обморожение, долгое пребывание на морозе или в помещении с сухим воздухом;
- использование неподходящего мыла;
- пренебрежение правилами личной гигиены;
- интенсивное воздействие открытых солнечных лучей.
К патологическим причинам зуда на руках относят:
- аллергические реакции, особенно если пациент трогал аллерген руками;
- вегето-сосудистую дистонию;
- чесоточного клеща;
- гипергидроз;
- разнообразные грибковые поражения;
- псориаз;
- другие заболевания.
Методы диагностики
Чтобы установить точную причину зуда, врач внимательно осматривает кожные покровы, спрашивает пациента о жалобах, задаёт дополнительные вопросы. При необходимости направляет на дополнительные исследования — например, на аллергологический тест, дерматологический соскоб и другие. В сети клиник ЦМРТ применяют эффективные методы диагностики, в числе которых:
Источник
Фотодерматозы
Лучшая клиника города
От 23 700 рублей
Это группа заболеваний, характеризующихся повышенной чувствительностью кожи к воздействию солнечных лучей, как ультрафиолетовых, так и видимых световых. При этом развиваются воспалительные и дистрофические явления разной степени выраженности.
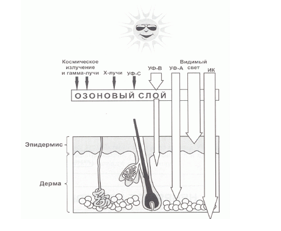
Солнечный свет состоит из волн разной длины: ультрафиолетовое (УФ) излучение, инфракрасное и видимое излучение. Самое серьезное из них в плане повреждения кожи — это УФ-излучение. Его делят на УФА (320–380 нм), УФВ (280–320 нм) и УФС (200–280 нм). Наиболее опасно УФС, но оно в основном поглощается озоновым слоем стратосферы и не достигает земной поверхности.
Воздействие УФА-лучей наиболее глубокое. Они проникают в дерму и соединительную ткань и при длительном воздействии вызывают дистрофические изменения соединительной ткани, ускоряют процесс старения кожи (фотостарение, геродермия), могут способствовать развитию меланомы, вызывать повреждения ДНК и мутации в клетках кожи.
УФВ-излучение поглощается преимущественно клетками верхних слоев эпидермиса, вызывает загар и солнечные ожоги. В малых дозах УФВ-лучи индуцируют синтез витамина Д. УФВ-излучение способствует развитию опухолей кожи, в том числе и меланомы. Доказано также иммуносупрессивное действие УФВ-излучения, что приводит к снижению иммунитета в отношении инфекционных и паразитарных заболеваний.
Чувствительность кожи к воздействию УФ-лучей зависит от индивидуальных особенностей человека и цвета его кожи.
Варианты фотодерматозов
1) изменения, вызванные чрезмерной по интенсивности или длительности инсоляцией (фототравматические реакции):
- солнечные ожоги, крапивница;
- фотостарение кожи, солнечный эластоз;
- актинический (солнечный ) кератоз;
- предопухолевые и опухолевые поражения кожи;
2) фотодерматозы, вызванные дефицитом естественных кожных протекторов (пигментная ксеродерма, альбинизм, светлый тип кожи);
3) дерматозы, обусловленные присутствием в коже веществ, способных усилить солнечные эффекты (фототоксические реакции), или заставляющие реагировать иммунную систему кожи после фотоактивации (фотоаллергические реакции).
4) дерматозы, усиливающиеся или проявляющиеся после инсоляции (красная волчанка, дерматомиозит, болезнь Дарье, хлоазма);
Остановимся на наиболее часто встречающихся фотодерматозах.
Солнечный ожог развивается в короткое время при гиперинсоляции у лиц с повышенной фоточувствительностью на участках кожи, подвергшихся облучению. Солнечный ожог проявляется эритемой, зудом, а в тяжелых случаях — отеком, везикулами, пузырями и болью; сопровождается повышением температуры тела, недомоганием, головной болью. Тяжелые солнечные ожоги могут быть фактором риска развития меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи (геродермии, актиническому старению).
Полиморфный фотодерматоз. Появляется весной с появлением первых интенсивных солнечных лучей. Между инсоляцией и клиническими проявлениями может пройти от 1 до 10 дней, если нет повторного пребывания на солнце. Поражаются открытые участки тела — голова, шея, кисти и предплечья. Кожные покровы краснеют, на них появляются небольшие пузырьки и узелки, которые имеют тенденцию к слиянию и образованию бляшек. Беспокоит зуд.
Солнечная крапивница. Спустя несколько часов после пребывания на солнце на открытых участках тела формируются разнообразные пятна, узелки, пузырьки и волдыри, сопровождающиеся сильным зудом. Они сливаются друг с другом, образуя крупные, но кратковременно существующие элементы.
Актинический (солнечный) кератоз. Заболевание, возникающее в результате многолетнего регулярного воздействия солнечного света. В основе лежит повреждение кератиноцитов. Клиническая картина характеризуется появлением жестких ороговевающих элементов, спаянных с подлежащей кожей, округлой или овальной формы, при насильственном удалении которых отмечается болезненность. Цвет чешуек варьирует от нормальной кожи до желто-коричневых, часто с красноватым оттенком, при пальпации жесткие, шероховатые. Размер, как правило, менее 1 см. По современной классификации ВОЗ это заболевание отнесено к предраковым.
Фототоксические реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием. Эти вещества могут иметь эндогенное или экзогенное происхождение.
- лекарственные препараты, которые снижают защиту кожи от солнечных лучей (фуросемид, тетрациклиновые антибиотики, нестероидные противовоспалительные средства и отдельные антидепрессанты);
- косметические средства, содержащие в составе некоторые эфирные масла, продукты нефти, и парфюмерия;
- сок растений, содержащий фуранокумарины (борщевик, дудник);
- наследственно обусловленное повышенное содержание пигментов порфиринов в организме — порфирии.
Существуют три варианта фототоксических реакций:
немедленная эритема и крапивница;
отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
отсроченная гиперпигментация, через 72–96 часов. Высыпания локализуются на коже открытых участков тела. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов, месту контакта с растением и др.
После отмены препарата\вещества, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
Заболевания внутренних органов, особенно пищеварительной и эндокринной систем, могут сказываться на фотопротекторных свойствах кожи и провоцировать предрасположенность к развитию фотодерматоза.
Профилактика фотодерматозов
- избегать нахождения под открытыми солнечными лучами, носить головные уборы с полями или козырьком и максимально закрытую одежду из натуральных тканей (синтетическая ткань пропускает УФ лучи);
- пользоваться солнечными очками, солнцезащитными кремами с фактором защиты не менее 30-50;
- отказаться от использования косметики, духов, лекарственных средств, если причина в них;
- не проводить скрабирование кожи перед инсоляцией, т. к. роговой слой выполняет защитную функцию;
- в некоторых случаях помогает проведение в начале весны дозированного УФ-облучения с постепенным увеличением дозы для создания устойчивости к солнечному облучению.
Лечение
Если удается установить причину заболевания, то в первую очередь необходимо исключать ее. Местно применяются влажные обертывания с настоем лекарственных трав — ромашки, календулы, зеленого чая и др., крема с декспантенолом, метилурацилом, цинком, глюкокортикоиды (гидрокортизон, мометазон и др). При наличии гнойных осложнений – адекватный туалет патологических очагов, обработка антисептиками (хлоргексидин). В таблетированном и инъекционном виде назначаются глюкокортикоидные, нестероидные противовоспалительные (аспирин, индометацин), антигистаминные (цетиризин, лоратадин) препараты – блокируют действие медиаторов воспаления. Отправляясь на отдых в теплые края, обязательно возьмите с собой аптечку с препаратами из этих групп.
Источник