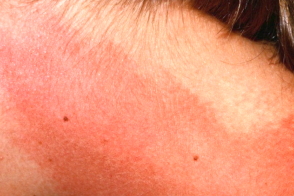
Как лечить крапивницу у взрослых от солнца
Это приобретенное состояние без семейного анамнеза. Женщины предрасположены к нему несколько больше мужчин (60%). Пик заболевания приходится на возраст от 20 до 30 лет.В большинстве случаев причина заболевания неизвестна. Некоторые экзогенные вещества, такие как деготь, хлорпромазин, репиринаст и тетрациклин, могут провоцировать уртикарные реакции.
Хотя точный механизм действия неизвестен, есть свидетельства в пользу иммунологической природы заболевания. Из присутствующего в коже или крови хромофора под воздействием облучения образуется фотопродукт (фотоаллерген), который и вызывает крапивницу. В зависимости от результатов анализа сыворотки in vitro, а также пассивных и реверсивно-пассивных трансферных тестов различают два типа солнечной крапивницы:
- тип I: опосредуемая IgE гиперчувствительность к специфическим фотоаллергенам, которые генерируются только у пациентов с солнечной крапивницей;
- тип II: возбуждение IgE-опосредуемой гиперчувствительности к неспецифическому фотоаллергену, который генерируется как у больных, так и у здоровых лиц. Длины волн, вызывающие болезнь, обычно находятся в диапазоне между 290 и 700 нм, в 60% случаев это главным образом длины волн видимого света.
Через 5-10 мин после воздействия солнечного света (иногда источника искусственного света) пациенты испытывают зуд, эритему, а также появляются отдельные или сливающиеся волдыри, которые спонтанно исчезают в течение 1 ч.
Крапивница развивается только на облученной коже, хотя клинические очаги могут появляться и под одеждой, если она пропускает достаточное количество света. Хронически подвергающаяся инсоляции кожа (лица, рук) обычно менее склонна к поражению, чем те участки, которые, как правило, бывают закрыты.Стойкая солнечная крапивница представляет собой особый тип заболевания, строго ограниченный одними и теми же участками кожи.
В некоторых случаях имеются серьезные осложнения, такие как системные симптомы (тошнота, тревожность, абдоминальные судороги), потеря сознания и тяжелый анафилактический шок.Заболевание может спонтанно регрессировать, но, как правило, персистирует годами, а некоторые пациенты продолжают давать реакцию фоточувствительности спустя десятилетия.
Фотопроба — это наиболее надежное средство воспроизводства клинической картины и подтверждения диагноза. Облучение посредством имитирующего солнечный свет источника, оборудованного монохроматором, позволяет определить спектр действия и минимальную дозу крапивницы (МДК) для каждого волнового диапазона. Для проведения видимой фотопробы, особенно в длинноволновом диапазоне, полезным инструментом могут оказаться лазеры.
Все длины волн солнечного излучения могут вызывать солнечную крапивницу: редко одно УФЕ (290- 320 нм), часто УФА (320-400 нм) и преимущественно сине-фиолетовый спектр видимого света (400-500 нм). Уртикарную реакцию можно прекратить немедленным вторичным облучением УФА или видимым светом (спектр ингибиции). Разница в спектрах действия, о которых сообщается в литературе, зависит от различий в фотоаллергенах.
- Протопорфирия: уровни эритроцитарных протопорфиринов.
- Полиморфный фотодерматоз: высыпания начинаются от нескольких часов до нескольких дней после инсоляции и могут длиться неделю и больше: фотопроба.
- Фотоконтактный дерматит: острый характер заболевания, картина от эритемы до пузыря, разрешается через несколько дней или недель.
- Другие формы крапивницы
- Системная красная волчанка
Общие терапевтические рекомендации
- Найти подход к лечению на уровне фундаментального механизма не представляется возможным, пока не будут известны этиологические фотоантигены. В настоящее время отсутствует специфическая терапия.
- Избегать любого воздействия солнца — эффективный метод, но большинством пациентов он не принимается.
- Лечение достаточно трудное, однако некоторые методики приносят пациентам существенное или полное облегчение, хотя и временное.
Рекомендуемые методы лечения
Рекомендуется избегать солнца и носить одежду из плотной защитной ткани. У пациентов, чувствительность которых находится преимущественно в УФ-диапазоне, при применении некоторых солнцезащитных экранов широкого спектра действия минимальная доза крапивницы (МДК) может возрастать. Однако такие экраны должны обладать высокоэффективными фильтрующими свойствами не только в УФБ-, но и в УФА-диапазоне солнечного спектра. К сожалению, увеличение МДК обычно слишком мало, чтобы иметь практическое значение. Пациентам, которые реагируют на другие длины волн, чем УФ, например, на видимый свет, такие экраны не принесут никакой пользы.
Антигистаминные препараты, Н1-блокаторы
Высокие дозы неседативных антигистаминных препаратов, блокаторов Н1 (являются терапией первой линии со степенью эффективности 70%). Терапевтический эффект значительно различается у разных пациентов. Широко назначается терфенадин (240 мг/сут.), но в Европе препарат был снят и заменен фексофенадином. Пользу приносят высокие дозы цетиризина (20 мг/сут.) или лоратадина (10 мг/сут.) за 30 мин до воздействия солнца. После облучения может сразу же возникнуть эритема, но без образования волдырей.
Легкое закаливание методом фототерапии с использованием многократного воздействия УФА или видимого света либо многократного воздействия солнечного света является опробованным методом формирования толерантности, возможно вследствие истощения химических медиаторов. Однако феномен закаливания кратковременный и длится до 48 ч, поэтому требуется поддерживающее лечение.
Комбинация псоралена и УФА-облучения (ПУВА) помогает при солнечной крапивнице. В эксперименте ПУВА-терапия препятствует дегрануляции тучных клеток и высвобождению химических медиаторов. 3 сеанса в неделю в течение 8 нед.применяются в фазе разрешения, затем следует поддерживающее лечение — 1 сеанс ПУВА в неделю. Рекомендуемая доза 8-метоксипсора- лена 0, 6 мг/кг принимается внутрь за 2 ч до воздействия УФА-облучения. Начальная доза определяется согласно типу кожи или на уровне 80% от МДК у тех пациентов, которые чувствительны к УФА-облучению. Низкие дозы УФВ 0, 1-0, 25 Дж/см2 необходимы вначале, чтобы избежать провокации сыпи.ПУВА — лечение второй линии, но требуется поддерживающая терапия. Если до лечения пациенты способны находиться на солнце менее 15 мин, после ПУВА они могут выдерживать инсоляцию в течение более 2 ч.
Пациентам рекомендуется находиться на солнце 1 ч 3 раза в неделю в течение летних месяцев, чтобы сохранить толерантность.Если пациент чувствителен к излучению в УФА-дипазоне, может быть эффективной к излучению УФБ-фототерапия с использованием УФБ узкого диапазона или УФБ широкого диапазона. Можно попробовать десенсибилизацию методом пред-ПУВА УФА-облучения.
Альтернативные и экспериментальные методы лечения
Плазмаферез уменьшает симптомы у пациентов с определяемыми уровнями циркулирующих фотоаллергенов. Однако этот метод имеет потенциально тяжелые побочные действия, такие как анафилактические реакции. В исключительных случаях, когда традиционные методы лечения тяжелой инвалидизирующей крапивницы оказываются неэффективными, применяют плазмаферез, который приводит к уменьшению фоточувствительности пациента до такой степени, что ПУВА дает эффект и достигается длительный период ремиссии.
Различные другие препараты
Имеются отдельные сообщения об эффекте лечения противомалярийными препаратами, Р-каротином, циметидином и доксепином. По нашему опыту, синтетические противомалярийные препараты, каротиноиды, никотинамид или гаммаглобулины не дают эффекта.Очень тяжелые случаи можно лечить циклоспорином или внутривенным введением иммуноглобулинов.
Источник
Солнечная крапивница — симптомы и лечение
Солнечная крапивница – это фотодерматоз, болезнь, развивающаяся под воздействием солнечных лучей. Главный симптом болезни – сыпь, появляющаяся на коже после инсоляции. Сыпь обычно быстро и бесследно исчезает, но при новом попадании солнца на кожу – возобновляется с прежней силой. Солнечная крапивница – хроническая болезнь, которую вылечить пока невозможно (хоть иногда она спонтанно сама исчезает), но можно эффективно защитить себя от ее проявления.
Причины солнечной крапивницы
Для этой болезни характерна повышенная чувствительность к солнечным лучам различной длины. Чаще солнечной крапивницей болеют женщины и дети – до 80% всех случаев. При попадании солнца на открытые участки тела появляется сыпь и жжение (зуд). Если зайти в тень, сыпь исчезает.
Механизм развития солнечной крапивницы пока изучен недостаточно. Считается, что это ложно аллергическая реакция, так как специфических антител, характерных для аллергии, не выявлено. Скорее всего, солнечные лучи, проникая через кожу, непосредственно воздействуют на базофилы, активируя их и провоцируя выплеск гистамина и других медиаторов. Причины, по которым у одних людей происходит такая бурная реакция, а у других – нет, пока неизвестны. Возможно, у некоторых людей на коже есть определенные вещества, обладающие фотосенсибилизирующими свойствами. Исследования в этом плане продолжаются.
Но врачи выделяют ряд факторов, которые могут спровоцировать солнечную крапивницу. Это:
- Косметика, мази, дезодоранты.
- Продукты питания (сельдерей, петрушка, фенхель, инжир).
- Лекарства (некоторые антибиотики, витамины группы В, гормональные препараты).
- Сопутствующие заболевания (нарушение обмена веществ, заболевания почек).
- Наследственность (в семье есть случаи заболевания солнечной крапивницей).
Симптомы солнечной крапивницы
Основные симптомы солнечной крапивницы – сыпь и зуд. Через 10-20 минут пребывания на солнце на открытых участках кожи появляется розовая сыпь, которая быстро краснеет. Иногда сыпь возникает и на участках, закрытых легкой тканью. Пятно могут быстро переходить в мелкие волдыри. Сыпи может предшествовать зуд, но чаще зуд появляется одновременно с сыпью. Волдыри обычно исчезают через 20-30 мин, а пятна — через несколько часов.
Диагностика
Диагностика солнечной крапивницы не вызывает трудностей. Основывается на данных анамнеза, на связи с предшествующей инсоляцией. Для подтверждения диагноза врач может предложить фототест. Фототестирование не только подтверждает наличие солнечной крапивницы, но и определяет потенциально опасные места на теле. На кожу наносится определенное вещество, затем происходит облучение ультрафиолетовой лампой. Через сутки врач оценивает реакцию кожи и подтверждает или не подтверждает диагноз солнечной крапивницы.
Лечение солнечной крапивницы
Лечение солнечной крапивницы достаточно сложное. Пациентам назначают антигистаминные препараты («Кларитин», «Кестин», «Супрастин» и др.). Перед выходом на улицу можно нанести на кожу средство с пантенолом. В серьезных случаях врач назначит гормональную терапию. Если из-за расчесов присоединяется инфекция, назначается антибактериальная мазь.
В Германии солнечную крапивницу лечат с помощью плазмафереза и фототерапии, эффект от этих процедур обнадеживает.
Профилактика рецидивов
Для предупреждения рецидива солнечной крапивницы врачи советуют реже бывать на солнце, не загорать, гулять в утренние и вечерние часы. Перед выходом на улицу защищать кожу светлой одеждой с длинными рукавами, широкополой шляпой, не забывать о солнцезащитных очках. На кожу наносить специальные кремы и лосьоны с высокой степенью защиты от солнца (в зависимости от времени года), не посещать солярии.
Источник
gormed.su
Фотодерматоз
Заказать звонок
Солнечная аллергия, солнечная крапивница, фотодерматоз, солнечный герпес
К нашему всеобщему счастью пришло лето, а с ним и постоянное жаркое солнышко. После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу.
Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи.
Все мы знаем, что ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться при первых теплых лучах солнца, а у некоторых людей, только при длительном и интенсивном облучении, например во время отдыха в южных, тропических странах.
Классификация
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
- экзогенные — вызываемые факторами внешней среды
- эндогенные – вызываемые внутренними факторами
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватка витаминов в организме, нарушение обмена веществ, а также любое состояние, вызывающее ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие, противодиабетические и мочегонные препараты, также может стать причиной проявления солнечной крапивницы.
К таким препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия). - Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на, вполне до этого, нормальные вещи.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорка в бассейне, работа с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т.д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей с гнойным содержимым; по времени — могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия.
- Краснота на открытых участках тела
- Пятна, напоминающие ожоги
- Сыпь
- Зуд, жжение
- Шелушение
- Отеки
- гнойничковые высыпания
- бронхоспазм (приступ удушья)
- солнечным обмороком – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться.
Диагностика
Не смотря на все вышенаписанное, заранее не паникуйте, не настраивайте себя на то, что может случиться, ведь всего не предвидишь.
Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование.
Медикаментозное лечение солнечной аллергии
Важно! – обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что провоцируют заболевание внутренние расстройства организма, лечение должно быть направлено на преодоление, как внешних последствий, так и внутренних причин солнечной аллергии.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т.д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, при том, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- готовясь к сезону «отпусков» начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- целесообразно избегать солнечного облучения между 10 и 14 ч — в период максимального излучения в спектре 290—320 нм.
- помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- старайтесь чередовать пребывание на солнце и в тени;
- при долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т.д.;
- при предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- не используйте косметику, не предназначенную для применения на солнце;
- по возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу. Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи. Однако далеко не всегда солнечные лучи так приветливы, как нам казалось. Если вы заметили появление высыпаний и пятен на открытых участках тела, на которые попадало солнце, а также зуд, жжение кожи или ощущение «мурашек», «пощипывания», «покалывания» – или любые другие признаки фотодерматоза — стоит обратиться к аллергологу или дерматологу за развернутой консультацией.
Ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины и симптомы солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться как при первых теплых лучах солнца, так и при длительном и интенсивном облучении, например, во время отдыха в южных, тропических странах.
Классификация фотодерматозов
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
- экзогенные — вызываемые факторами внешней среды;
- эндогенные – вызываемые внутренними факторами.
Факторами, способствующими развитию фотодерматоза, могут быть:
- Определенный тип кожи – белая, тонкая, с большим количеством родинок и веснушек.
- Острые или хронические заболевания различных органов и систем, например, при патологии печени, почек, надпочечников, нехватке витаминов в организме, нарушении обмена веществ, а также любом состоянии, вызывающем ослабление иммунитета.
- Прием некоторых лекарственных препаратов, особенно имеющих противовоспалительное действие. Противодиабетические и мочегонные препараты, также могут стать причиной проявления солнечной крапивницы. К фотосенсибилизирующим препаратам можно отнести тетрациклины, амиодарон, хинидин, фторхинолоны, гризеофульвин, сульфаниламиды (в инструкции к препарату всегда указываются возможные побочные и нежелательные действия).
- Беременность является периодом, когда организм женщины в силу изменения гормонального фона, может изменить/усилить свою реакцию на солнечное излучение.
- Сочетание действия солнца и других раздражающих внешних факторов, например, хлорки в бассейне, работы с химически активными веществами, применение некачественной, «агрессивной» косметики, различных кремов, дезодорантов, масел.
- Влияние на организм нескольких аллергенов, употребление в пищу перекрестно реагирующих продуктов при сильно выраженном поллинозе и т. д.
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей или пятен, покрывающих практически всю поверхность кожи. Что касается времени – они могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия и проявиться в виде:
- красноты на открытых участках тела;
- пятен, напоминающих ожоги;
- сыпи;
- зуда и жжения;
- шелушения;
- отеков.
Реже бывают следующие симптомы:
- гнойничковые высыпания;
- бронхоспазм (приступ удушья);
- солнечный обморок – резкое снижение артериального давления, потеря сознания.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться. Также важным отличием служит четкость границ пятен или других высыпаний, которая свойственна только для солнечной крапивницы.
Диагностика солнечной аллергии

Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование:
- кожные пробы (скарификационные, prick-тесты, patch- тесты). Кожные аллергопробы являются быстрым, безопасным и самым достоверным методом обследования в иммунологии. Тестирование проводится пациентам от 5 до 50 лет;
- определение уровня общего иммуноглобулина Е;
- определение уровня специфического иммуноглобулина Е к бытовым, эпидермальным, пыльцевым, грибковым, пищевым, лекарственным и бактериальным аллергенам, а также яду насекомых;
- определение уровня специфических иммуноглобулинов к пищевым антигенам – диагностика пищевой непереносимости;
- исследование мокроты, секрета из полости носа.
Лечение фотодерматоза

В связи с тем, что заболевание провоцируют внутренние расстройства организма, лечение должно быть направлено на преодоление как внешних последствий, так и хронических заболеваний и очагов инфекции.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т. д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, притом, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
- Готовясь к сезону «отпусков», начните с короткого приема солнечных ванн, постепенно увеличивая время пребывания на открытом солнце;
- Целесообразно избегать солнечного облучения между 10 и 14 часами — в период максимального излучения в спектре 290—320 нм.
- Помните, что у воды, при сильном ветре наша кожа получает в несколько раз больше облучения;
- Старайтесь чередовать пребывание на солнце и в тени;
- При долгом пребывании на открытых местностях, на пляже можно воспользоваться легкими накидками, панамками, шляпками и т. д.;
- При предрасположенности к солнечной аллергии рекомендуется носить одежду, из натуральных тканей закрывающую тело от прямого воздействия ультрафиолета;
- Постараться избегать приема лекарственных препаратов, способных спровоцировать аллергию на солнце (посоветуйтесь с лечащим доктором);
- Используйте косметические средства с солнцезащитным фильтром, посоветуйтесь с косметологом, дерматологом, какие именно средства подходят для вашего типа кожи;
- Не используйте косметику, не предназначенную для применения на солнце;
- По возможности сведите к минимуму использование парфюмерии, ароматических масел и дезодорантов.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
Источник